Introduction :
L’atteinte des muscles ischio-jambiers constituent la plus fréquente des lésions musculaires chez le sportif. Elle est bien connue des médecins du sport, des entraîneurs et des athlètes.
Les sports de contact, de course et de saut sont les plus souvent en cause [1-6].
Le football et le rugby modernes sont responsables d’un grand nombre de blessures musculaires.
Selon les séries 12 à 16% des traumatismes au football et 18 à 23% des traumatismes au rugby entraînent des lésions musculaires des ischio-jambiers [1,5,7]
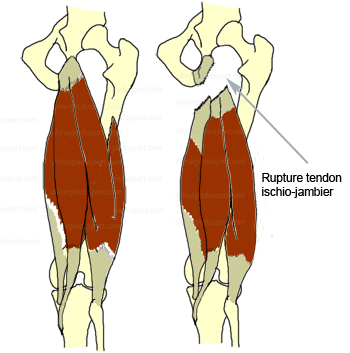
En revanche, la rupture haute et complète des tendons ischio-jambiers, par avulsion tendineuse, au niveau de l’ischion est rare. La gravité de la lésion est souvent sous estimée. Il n’y a pas de consensus sur le traitement. Le traitement fonctionnel de ces lésions par immobilisation simple dans une attelle de genou en flexion donne de mauvais résultats, contrairement au traitement chirurgical précoce et/ou tardif.
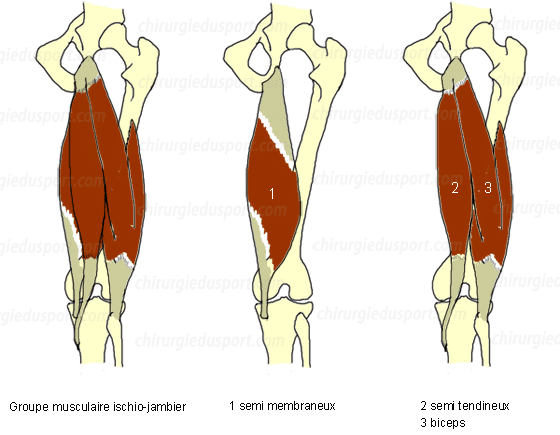
Rappel anatomique du groupe musculaire ischio-jambier:
Le groupe musculaire ischio-jambier comprend trois muscles de la région postérieure de la cuisse :
- le muscle biceps fémoral (longue portion)
- le muscle semi-tendineux
- le muscle semi-membraneux
Ils sont principalement fléchisseurs de la jambe et accessoirement extenseurs de la cuisse. Lors de la marche ou de la course, ils sont également antagonistes du quadriceps, en freinant l’avancée de la jambe à la fin du pas et en empêchant l’extension brutale et complète du genou.
Ils s’insèrent en haut sur la tubérosité ischiatique et en bas sur le tibia (Patte d’oie) et sur la tête de la fibula (péroné).
La longue portion du biceps fémoral et le semi-tendineux ont un tendon commun sur la partie postéro-médiale de la tubérosité ischiatique.
Le semi-membraneux a un large tendon isolé, qui s’insère sur la tubérosité ischiatique en dehors du tendon commun au long biceps et semi tendineux.
En arrière de ce groupe musculaire chemine le nerf sciatique.
Mécanisme traumatique du groupe musculaire ischio-jambier:
Le mécanisme traumatique est de deux types :
- soit une flexion de hanche brutale jambe tendue (chute en avant pied fixé au sol).
- soit une extension brutale du genou hanche fléchie (sprint ou shoot).
Dans les deux cas, il y a une hyperflexion aiguë de la hanche associée à une hyperextension du genou, avec une contraction excentrique violente des muscles ischio-jambiers. Il s’agit d’un effet d’étirement maximum des muscles. Il n’y a pas en général de traumatisme direct de la tubérosité ischiatique.
Le geste sportif est le grand écart forcé (rugby, escrime : fente), une grande accélération, un sprint (rugby, skeleton, ski nautique), le shoot dans le vide (foot), une chute en avant, pied fixé au sol (rugby, chute vélo, volley).
Un accident domestique est possible avec chute et glissade entrainant un grand écart forcé.
Description clinique :
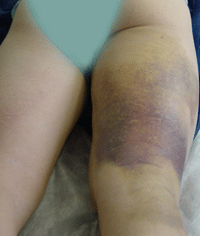
Les patients décrivent des symptômes associant une violente douleur dans la fesse (impression de coups de poignard) suivi d’une faiblesse de la jambe avec un appui impossible.
L’examen clinique montre un volumineux hématome postérieur et la palpation d’un vide sous la tubérosité ischiatique.
Examen complémentaire :
- Une radiographie de bassin est inutile sauf avulsion osseuse.
- Une échographie sous estime souvent la lésion en raison de la profondeur de la région.
- Une IRM en urgence réalisée permet de confirmer le diagnostic de rupture
Indication chirurgicale :
C’est une intervention difficile et d’autant plus si elle est tardive.
Sous anesthésie générale ou rachi-anesthésie, le malade est installé en décubitus ventral (sur le ventre), la hanche en légère flexion de 20° sur appui, le genou en flexion de 90° sur une barre à genou (Fig. 3). Cette installation permet de relâcher les muscles ischio-jambiers.
Une courte incision verticale de 5 à 8 cm est réalisée sous le pli fessier et à l’aplomb de la tubérosité ischiatique (Fig. 4). Après ouverture de l’aponévrose superficielle, on trouve facilement le moignon des trois tendons rompu et rétracté (Fig. 5), avec en profondeur le nerf sciatique qui est repéré.
Le repérage de la tubérosité ischiatique est difficile car l’ischion est caché sous les muscles fessiers. Néanmoins après une bonne exposition, une réinsertion trans-osseuse de l’ensemble des trois tendons par des ancres métalliques et fils non résorbables SuperAnchor™ MITEK® GII, ou par des ancres résorbables LUPINE™ Loop Anchor System de chez MITEK® est réalisée.
L’utilisation du « mandrin guide Lupine » facilite le geste chirurgical en protégeant les tissus lors de la mise en place de l’ancre.
Suites opératoires :
Une simple attelle de jambe immobilise le genou en flexion à 30° pendant 4 à 5 jours post-opératoires. Puis elle est remplacée par une genouillère thermoplastique articulée, fabriqué sur mesure, permettant une flexion libre du genou mais une extension limitée à 30°. Celle-ci est portée pendant 45 jours post-opératoires (Fig. 8). Un appui partiel est autorisé d’emblé.
La rééducation fonctionnelle est démarrée rapidement par un travail isométrique des muscles ischio-jambiers durant 6 semaines puis relayée par un travail actif.
Discussion :
Les traumatismes musculaires de la région postérieure de la cuisse sont très fréquents chez le sportif. Il s’agit, dans la plupart des cas, de simples claquages des muscles ischio-jambiers. Les sports de contact, de course et de saut sont les plus souvent en cause [1-6].
Le rugby est le sport le plus souvent en cause dans ce type de lésion. Dans la littérature, le taux de lésions des ischio-jambiers varie de 18 à 23% pour l’ensemble des blessures liées au rugby [1,2,5,7].
Le football est également responsable d’un grand nombre de blessures musculaires. Selon les séries 12 à 16% des traumatismes au football entraînent des lésions musculaires des ischio-jambiers [1,5,7]
En 2001, dans une étude prospective, Verrall [5] a étudié 2 clubs de rugby australiens sur une saison de ligue 1. Il a trouvé 30% de traumatismes de la région postérieure de la cuisse dont 23% de lésions musculaires des ischio-jambiers. Il a mis en évidence des facteurs de risque pour ce type de lésions ; l’âge supérieur à 24 ans, l’origine ethnique noir, les antécédents de claquage.
Brooks en 2005 [1] a le même taux de lésions ischio-jambiers de 18%, après avoir étudié 11 clubs de rugby anglais sur 2 saisons. D’après les résultats de Gabbe [7] les blessures sont plus fréquentes lors des compétitions (77%) et en phase d’accélération.
Par contre, les lésions des ischio-jambiers sont moins fréquentes au football (12%)[1,4], alors que les facteurs de risque sont les mêmes : âge supérieure à 23 ans, joueurs noirs, antécédent de claquage [4]. Les blessures surviennent plus souvent lors des compétitions et en fin de mi-temps [6].
Le traitement fonctionnel de ces lésions partielles de la jonction myotendineuse donne de bons résultats.
Heiser [8] a revu 46 joueurs de football après des lésions musculaires partielles des ischio jambiers, la convalescence était en moyenne de 2 semaines suivie d’un retour rapide sur le terrain.
En revanche, les ruptures totales des tendons ischio-jambiers sont très rares et le diagnostic n’est pas toujours immédiat. Il y a souvent un délai important entre le traumatisme et le geste chirurgical. Pourtant la clinique est simple et bien décrite par Ishikawa [9] ; il s’agit d’une violente douleur dans la fesse, (impression de coups de poignard) suivie d’une faiblesse de la jambe. L’examen physique montre un volumineux hématome postérieur, et la palpation d’un vide sous la tubérosité ischiatique. Le mécanisme traumatique est classique associant une hyperflexion aiguë de la hanche et une hyperextension du genou avec une contraction excentrique violente des muscles ischio-jambiers.
Sallay [14] a bien décrit ce mécanisme de contraction excentrique avec effet d’étirement maximum des muscles. En cas de suspicion de rupture totale, une IRM doit être réalisée en urgence afin de confirmer le diagnostic de rupture. En cas de rupture complète des ischio-jambiers, un avis spécialisé urgent est nécessaire car la chirurgie précoce est facile et efficace.
Woods [6] en 2004, n’a que 3 cas de ruptures totales sur 95 traumatismes des ischio-jambiers, après avoir suivi 2376 joueurs de football professionnel pendant 2 saisons. Cette pathologie rare explique pourquoi aujourd’hui il n’y a pas de consensus sur le traitement de ces lésions. La revue de littérature nous donne peu d’article sur ce sujet [9-12,15,16].
Les premières publications datent des années 90. Ishikawa [9] en 1988 a traité chirurgicalement 2 cas, l’un en urgence (au 5ème jour) et l’autre à distance (au 2ème mois) avec des résultats satisfaisants.
Blasier et Morawa [10] en 1990, obtiennent de très bons résultats avec un recul de 7 ans, après une réparation chirurgicale effectuée en urgence chez un patient, victime d’un accident de ski nautique, il avait une rupture totale des 3 tendons. Orava et kujala [11] recommandent la réparation chirurgicale en urgence des cas de rupture complète des tendons ischio-jambiers.
En 1998, Cross [12] a rapporté de bons résultats chez 9 patients opérés tardivement après le traumatisme (36 mois en moyenne) et il recommande une immobilisation post opératoire stricte, genou à 90°, de 8 semaines. Contrairement aux récentes études qui préconisent une courte période d’immobilisation afin de permettre la formation du tissu de granulation, une mobilisation et un renforcement musculaire précoces sont nécessaires afin d’améliorer la force et la résistance du muscle [13].
Dans notre série les patients sont immobilisés sur une courte durée après l’intervention et ont débuté une mobilisation et une rééducation musculaire précoces afin d’éviter toute amyotrophie.
En revanche, comme l’a montré Sallay [14]. Le traitement fonctionnel de ces ruptures totales donne de mauvais résultats. La convalescence est longue de 3 à 18 mois avec une limitation voire une impossibilité de reprendre une activité sportive normale. Les patients se plaignent de douleurs dans la fesse et dans la cuisse, de douleurs ischiatiques à la position assise prolongée, de crampes et de sensation de jambe faible à l’effort. Le risque de sciatalgie secondaire est importante. Un test isocinétique montre un déficit moyen de 61% des ischio-jambiers et de 23 % du quadriceps [14].
Notre série, 15 cas, comme les précédentes, confirme les bons résultats obtenus après chirurgie. La technique chirurgicale utilisant des ancres métalliques et fils non résorbables SuperAnchor™ MITEK® GII, permet de simplifier le geste avec une réinsertion trans-osseuse solide sans faire de tunnel. L’utilisation récente des ancres résorbables LUPINE™ Loop Anchor System de chez MITEK®, avec utilisation du « mandrin guide Lupine » a facilité le geste chirurgical en protégeant les tissus lors de la mise en place de l’ancre. L’immobilisation peut ainsi être légère et de courte durée avec une rééducation immédiate, et améliore les résultats cliniques. Nos patients sportifs (13 patients sur 15) ont repris leur activité dans un délai court (5 mois) et au même niveau, Klingele [16] dans sa série obtient les mêmes résultats avec une reprise au 6ème mois (12 patients sur 15).
Conclusion :
La rupture complète et proximale des ischio-jambiers du sportif est une lésion rare mais grave. Notre étude, comme les précédentes, prouve qu’un diagnostic précoce et un traitement chirurgical de ces ruptures totales permettent de récupérer un état fonctionnel normal avec une reprise rapide de l’activité sportive à haut niveau. Seule une courte immobilisation post-opératoire est nécessaire.
Il faut abandonner le traitement fonctionnel qui donne des résultats médiocres.
Dans tous les cas, une IRM doit être réalisée en urgence afin de confirmer le diagnostic de rupture totale des tendons ischio-jambiers, d’évaluer l’étendue des lésions, et de poser l’indication opératoire.
Références:
[1] Brooks JH, Fuller CW, Kemp SP, Reddin DB. Epidemiology of injuries in English
professional rugby union: part 2 training Injuries. Br J Sports Med. 2005 Oct;39(10):767-75.
[2] Hagel B. Hamstring injuries in Australien Football. Clin J Sport med. 2005 sep;15(5):400
[3] Pertersen J, P Hölmich : Evidence based prevention of hamstring injuries in sport. Br J Sports Med 2005; 39:319-323;
[4] Hägglung M, Walden M, Ekstrand J. Previous injury as a risk factor for injury in elite football: a prospective study over two consecutive seasons. Br J Sports Med 2006;40: 767-772
[5] Verrall GM, Slavotinek JP, Barnes PG, Fon GT, Spriggins AJ. Clinical risk factors for hamstring muscle strain injury: a prospective study with correlation of injury by magnetic resonance imaging. Br J Sports Med 2001; Dec;35(6):435-9
[6] Woods C, Hawkins RD, Maltby S, Hulse M, Thomas A, Hodson A; Football Association Medical Research Programme. The Football Association Medical Research Programme: an audit of injuries in professional football–analysis of hamstring injuries. Br J Sports Med. 2004; Feb;38(1):36-41.
[7] Gabbe BJ, Finch CF, Bennell KL, Wajswelner H. Risk factors for hamstring injuries in community level Australian football.2005; Br J Sports Med 39:106-110
[8] Heiser TM, Weber J, Sullivan G, et al: Prophylaxis and management of hamstring muscle injuris in intercollegiate football players. Am J Sports Med 1984; 12: 368-370
[9] Ishikawa K. Kai K, Mizuta H. Avulsion of the hamstring muscles from the ischial tuberosity. A report of two cases. Clin Orthop 1988; 232:153-155
[10] Blasier RB, Morawa LG, Complete rupture of the hamstring origin from a water skiing injury. Am J Sport Med 1990; 18:435-437
[11] Orava S, Kujala UM. Rupture of the ischial origin of the hamstring muscles. Am J Sports Med 1995; Nov-Dec; 23(6):702-5.
[12] Cross MJ, Vandersluis R, Wood D, Banff M. Surgical repair of chronic complete hamstring tendon rupture in the adult patient. Am J Sports Med 1998; Nov-Dec; 26(6):785-8.
[13] Kujala UM, Orava S, Jarviven M. Hamstring injuries. Current trends in treatment and prevention. Sports Med 1997; 23:397-404
[14] Sallay PL, Friedman RL, Coogan PG: Hamstring muscle injuries among water skiers. Functional outcome and prevention. Am J Sports Med 1996;24:130-136
[15] Chakravarthy J, Ramisetty N, Pimpalnerkar A, Mohtadi N. Surgical repair of complete proximal hamstring tendon ruptures in water skiers and bull riders: a report of four cases and review of the literature. Br J Sports Med. Aug; 2005;39(8):569-72
[16] Klingele KE, Sallay PI. Surgical repair of complete proximal hamstring tendon rupture. Am J Sports Med. 2002; Sep-Oct;30(5):742-7
Docteur Nicolas LEFEVRE, Docteur Serge HERMAN, Docteur Yoann BOHU. – 9 février 2011

